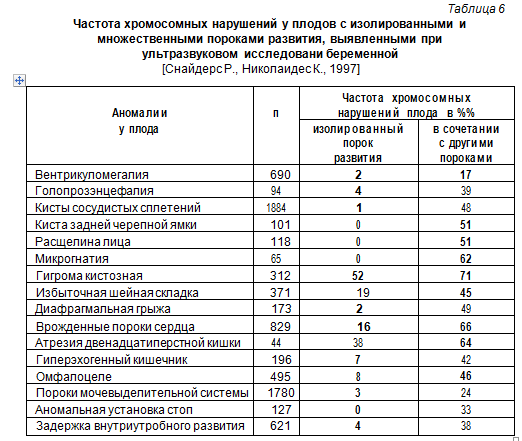
Ведущим методом прямого исследования плода является ультразвуковое сканирование беременной, позволяющее выявить до 80-98% плодов с анатомическими пороками. Обязательными сроками беременности для ультразвукового исследования является 10-11 и 19-20 недель. При первом сроке при болезни Дауна уже может быть выявлено наличие избыточной шейной складки. При последующих сроках — ряд других признаков, сигнализирующих о вероятности хромосомной болезни у плода с различной степенью риска (табл. 6).
Ранее были указаны методы, посредством которых производится забор материала плода для последующего цито- и/или молекулярно-генетического исследования. Отметим, что клетки хориона, плаценты и амниоциты около плодных вод плодного происхождения и генотипически идентичны геноти пу плода. По данным института акушерства и гинекологии им. Д. О. Отта РАМН риск осложнения (в основном это выкидыши) от инвазивных про цедур с трансабдоминальным вмешательством следующий: амниоцентез — 0,2%, хорионбиопсия — 1,39%, плацентоцентез — 1,49% и кордоцентез — 1,18% [Баранов В. С, 1999]. Все инвазивные манипуляции проводятся под контролем эхографии. Манипуляция заключается в аспирации ворсин хо риона и клеток плаценты при помощи специального катетера или иглы. При амниоцентезе производится забор амниотической жидкости, при кордоцентезе забор пуповинной крови плода.
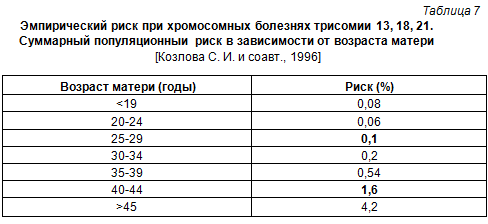
Проведение ПД при хромосомных болезнях у плода рекомендуется при риске наличия таковых, равном 0,5% и выше. К группе беременных высокого риска относятся не только женщины, при ультразвуковом обследовании которых выявлены различные хромосомные маркеры у плода, но и беременные в возрасте 35 лет и старше, риск у которых рождения ребенка с хромосомной патологией выше 0,5% (табл. 7).
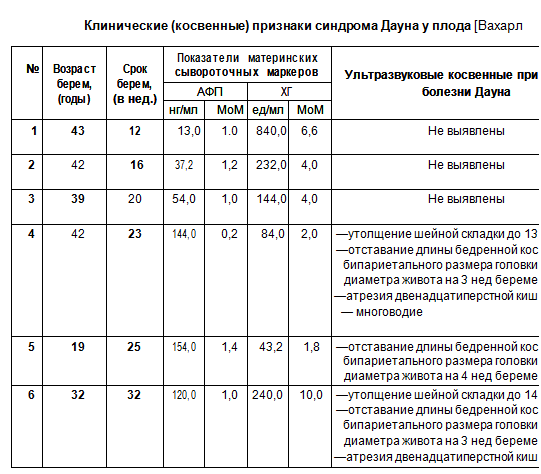
Если после рождения ребенка клиническая картина болезни Дауна достаточно характерна, то во внутриутробном периоде клиническая симптоматика этой болезни в высшей степени полиморфна. В некоторых случаях все три теста (содержание АФП и ХГ в крови беременной, показатели ультразвукового исследования) «безмолвствуют».
В табл. 8 указаны биохимические и ультразвуковые маркеры, наличие которых является показанием для проведения ПД с применением инвазивных методов получения материала плода. При всех указанных наблюдениях при пренатальном кариотипировании плода была установлена болезнь Дауна и беременность по медико-генетическим показаниям, что было рекомендовано врачом-генетиком, была прервана.
Большинство случаев (до 85%) ПД с использованием инвазивных методов приходится на кариотипирование плода для выявления хромосомных болезней, поскольку такие заболевания встречаются чаще, чем моногенные. Следует отметить, что получение плодного материала предпочтительнее при сроке беременности 9-10 недель, чем при более поздних сроках. При вы явлении у плода тяжелого инвалидизирующего некорригируемого заболе вания рекомендуется прерывание беременности по медико-генетическим по казаниям. До 12 недель беременности эта процедура значительно безопаснее для женщины по сравнению с прерыванием беременности во II и в III триместрах.
ПД изменила представление о ранней диагностике моногенных мутаций и позволила выявлять более 500 подобных заболеваний уже на 9-10-q неделе беременности матери. Наиболее распространенными из них и имеющими большое значение для психиатрии и неврологии являются следующие: фенилкетонурия, синдром Мартина-Белл (синдром фрагильной Х-хромосомы), хорея Гентингтона, болезнь Тея-Сакса (амавротическая идиотия), мукопо-лисахаридозы, миотоническая дистрофия, миодистрофия Дюшенна-Беккера, спинальная амиотрофия Верднига-Гоффмана, атаксия Фридрейха, синдром Шарко-Мари-Тус и многие другие. Успех ПД моногенного заболевания у плода в очень большой степени зависит от точности клинического диагно за у родственника беременной, по поводу которого проводится ПД. Поэтому показано предварительное ДНК-исследование как для уточнения диагноза больного, так и подтверждения гетерозиготного носительства мутантного гена беременной, ее супруга и других членов семьи, у которых может быть риск рождения больного генной патологией, что диктует проведение ПД. Важно, чтобы идентификация мутаций и молекулярное маркирование мутантных хромосом были выполнены при наличии в семье больного ребенка для сравнения полученных данных с результатами исследования клеток плода. Отметим, что ДНК-исследования могут быть проведены с использованием клеток органов, полученных с восковых блоков и цитологических препаратов умершего больного.
Для ПД плода используют биоптаты хориона, плаценты, амниоциты, полученные из околоплодных вод, а также пуповинную кровь. Обследование членов семьи проводится посредством выделения ДНК из лимфоцитов пе риферической крови. Забор венозной крови осуществляют в пробирку с антикоагулянтом, предпочтительно с глюгициром.
Молекулярно-генетические исследования по поводу фенилкетонурии, что важно для детских психиатров, могут быть выполнены с использованием капли крови из пальца, нанесенной на фильтровальную бумагу и высушенной на воздухе. Пятно крови должно быть размером не более 1 см в диаметре. Сухой образец крови хранится годами и может быть послан по почте в медико-генетическую лабораторию, в которой проводят ДНК-исследования по молекулярной диагностике фенилкетонурии. Практически каждая семья, в которой есть один больной фенилкетонурией, должна пройти молекулярное обследование. При планировании расширения семьи родители должны знать о возможности ПД этого тяжелого заболевания.
Таким образом, основными показаниями к проведению инвазивных методов ПД являются следующие:
— возраст беременной 35 лет и старше;
— наличие в семье ребенка или плода от предыдущей беременности с болезнью Дауна или другими хромосомными болезнями;
— семейное носительство хромосомных перестроек;
— моногенные заболевания, ранее диагностированные в семье.
В заключение следует подчеркнуть, что в настоящее время есть все условия для установления диагноза многих заболеваний центральной нервной системы, включая хромосомные и ряд моногенных, еще в периоде внутриутробного развития ребенка. ПД является одной из важнейших служб медицинской генетики, пересекающихся с неврологией, психиатрией и другими клиническими областями медицины. Эффективность работы этих служб и профилактика ряда тяжелых инвалидизирующих состояний больных зависит от активности, эрудиции и ответственности врачей, непосредственно работающих с больными.
перинатальная психиатрия (продолжение) – предыдущая | следующая – перинатальная психиатрия (продолжение)
Содержание. Э.Г.Эйдмиллер. Детская психиатрия